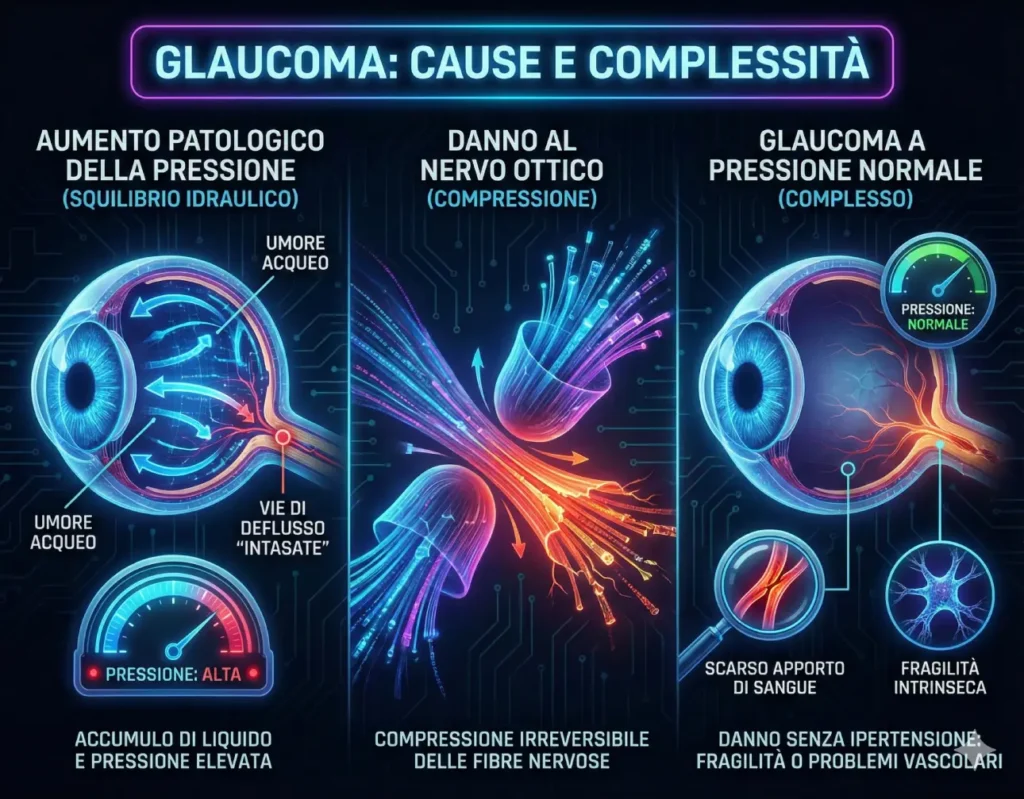
Cosa e' il Glaucoma?
E’ una malattia oculare cronica e neurodegenerativa che colpisce il nervo ottico ed è una delle principali cause di cecità irreversibile nel mondo.
Generalmente, il danno è causato da un aumento della pressione all’interno dell’occhio. Se il liquido prodotto naturalmente dall’occhio non defluisce correttamente, la pressione sale e comprime progressivamente le delicate fibre del nervo ottico, distruggendole.
È definito il “ladro silenzioso della vista” perché, nelle fasi iniziali, è spesso asintomatico. Non provoca dolore e la visione centrale rimane nitida, mentre la malattia erode lentamente la visione periferica (laterale). Senza diagnosi, il danno diventa permanente.
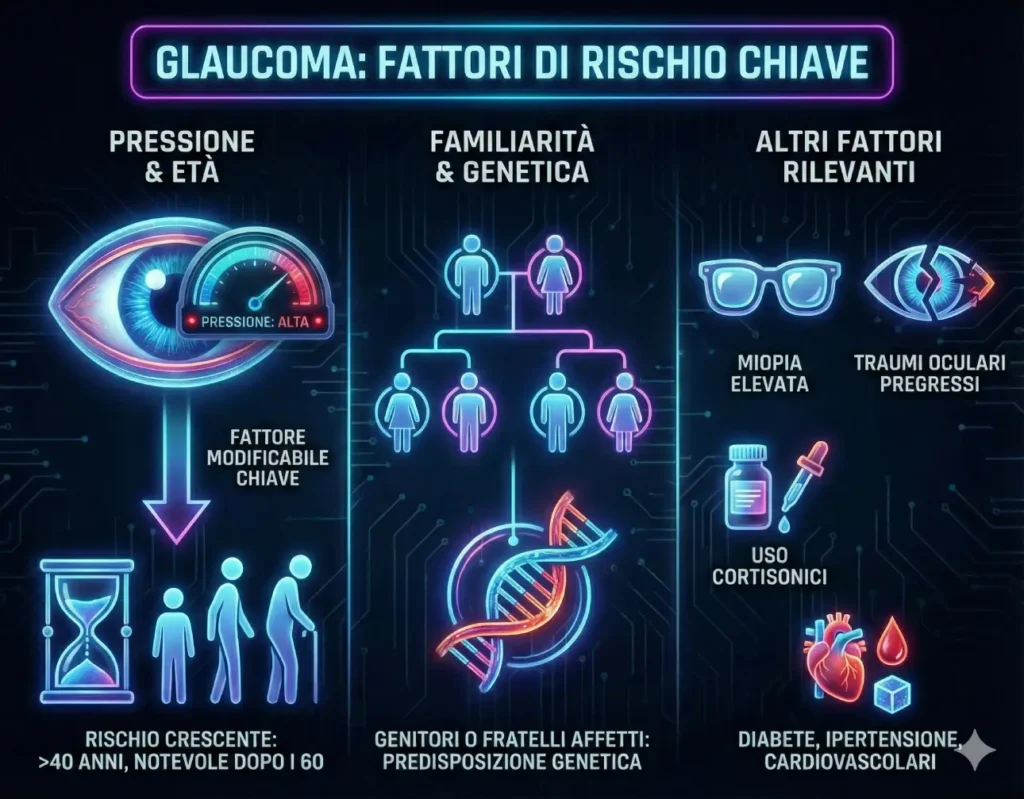
Quali sono i fattori di rischio?
Sebbene il glaucoma possa colpire chiunque, alcuni elementi aumentano significativamente la probabilità di svilupparlo.
Il fattore di rischio più noto e modificabile è la pressione intraoculare elevata. Tuttavia, anche l’età è determinante: il rischio cresce dopo i 40 anni e notevolmente dopo i 60.
La familiarità gioca un ruolo chiave; avere genitori o fratelli affetti predispone geneticamente alla malattia. Altri fattori rilevanti includono la miopia elevata, traumi oculari pregressi, l’uso prolungato di cortisonici e patologie sistemiche come diabete, ipertensione e malattie cardiovascolari.
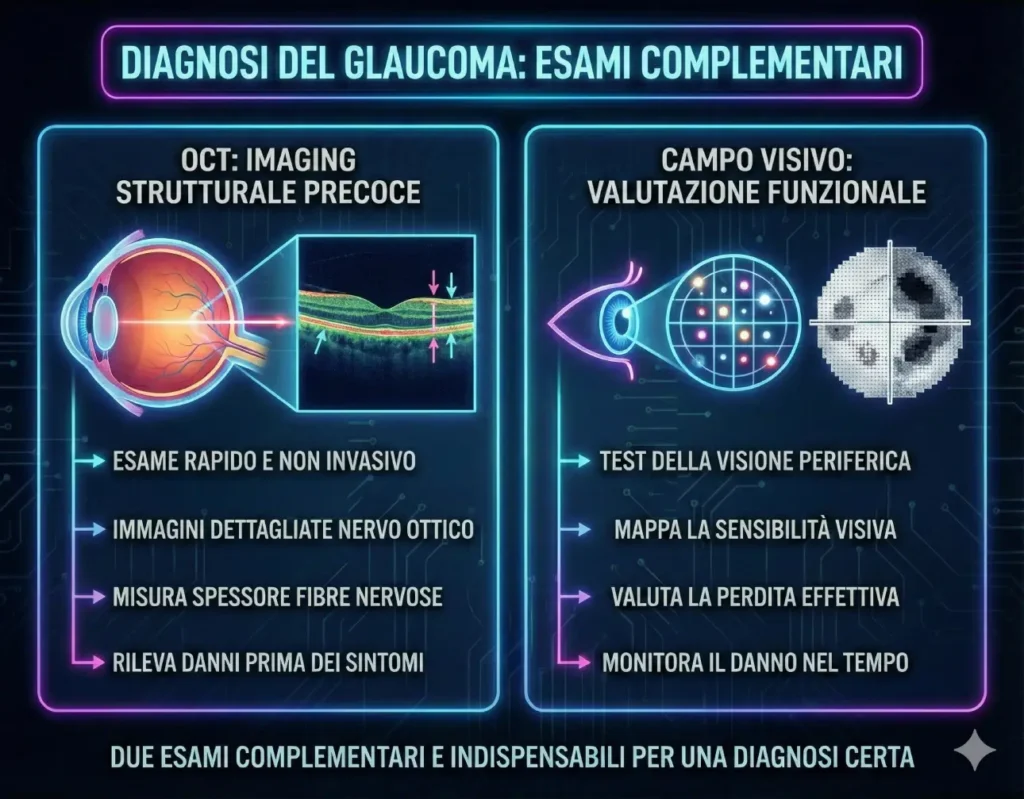
Come si fa la diagnosi?
Per diagnosticare il glaucoma con certezza e monitorarlo nel tempo, sono indispensabili due esami complementari che non possono sostituirsi a vicenda:
OCT (Tomografia a Coerenza Ottica): È un esame di imaging rapido e non invasivo, fornisce immagini dettagliate degli strati del nervo ottico e misura lo spessore delle fibre nervose. È fondamentale per rilevare precocemente i danni strutturali anche prima che si manifestino sintomi visivi.
Campo Visivo Computerizzato: È un test funzionale che mappa la sensibilità della visione, soprattutto quella periferica. Permette di valutare l’effettiva perdita della capacità visiva causata dal danno al nervo ottico.

La terapia con i colliri
I colliri sono la prima linea di difesa nel glaucoma. Il loro obiettivo è ridurre la pressione intraoculare per preservare il nervo ottico.
Scientificamente, non esiste “il” collirio, ma numerose molecole diverse con meccanismi d’azione distinti: alcune riducono la produzione di liquido, altre ne aumentano il deflusso.
La bravura dell’oculista non sta solo nel prescrivere, ma nel trovare la combinazione “su misura” per ogni paziente. È un delicato equilibrio: cercare la massima efficacia minimizzando effetti collaterali come rossore, allergie o reazioni avverse, fondamentali per garantire che la terapia venga seguita con costanza nel tempo.
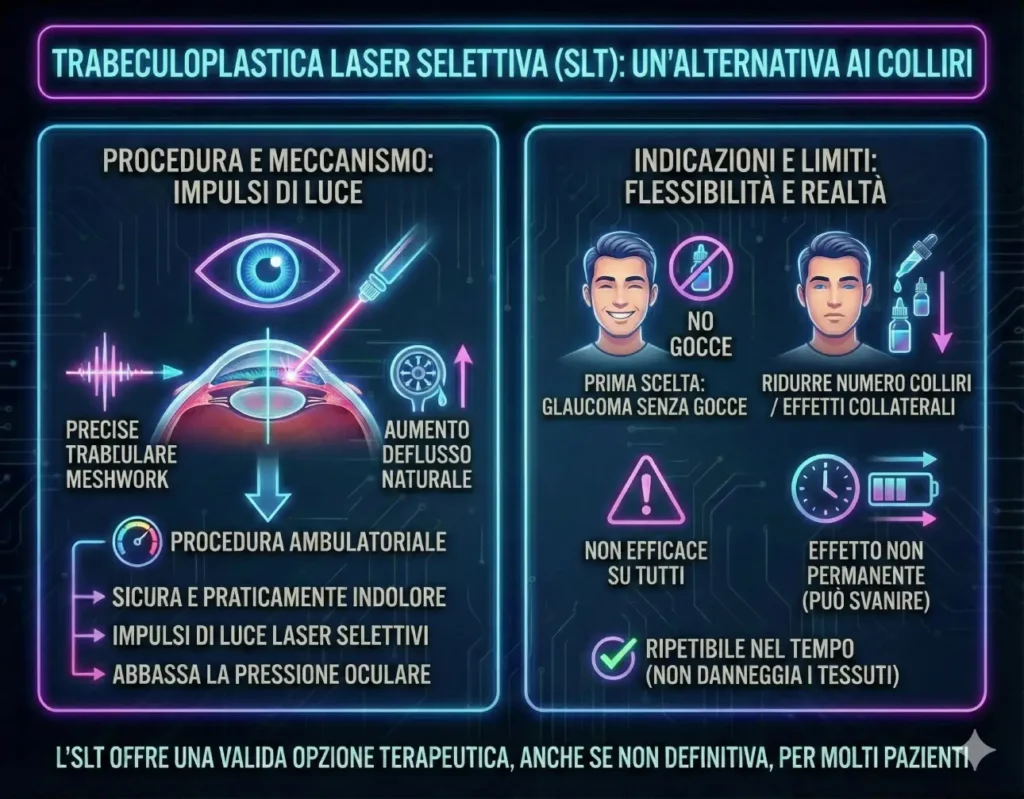
Il laser SLT
La Trabeculoplastica Laser Selettiva (SLT) è una procedura ambulatoriale, sicura e praticamente indolore, che utilizza impulsi di luce per colpire le naturali vie di deflusso dell’occhio per abbassare la pressione.
È indicata sia come prima scelta per un “glaucoma senza gocce“, sia per chi assume già terapie e desidera ridurre il numero di colliri o ne soffre gli effetti collaterali.
Bisogna sapere che l’SLT non è efficace su tutti i pazienti e il suo effetto non è permanente. Tuttavia, proprio perché non danneggia i tessuti, il trattamento può essere ripetuto nel tempo se l’effetto svanisce
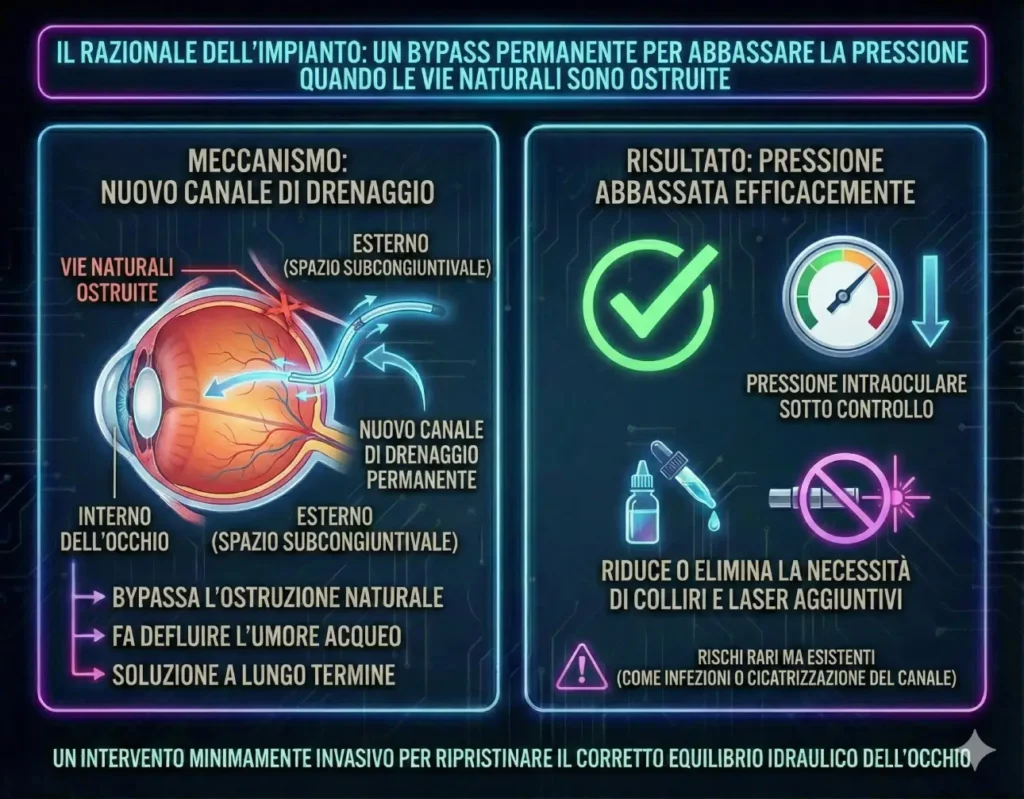
La Chirurgia del glaucoma
I nuovi impianti nel glaucoma sono micro-tubicini di gelatina morbida, più sottili di un capello, impiantati con una procedura minimamente invasiva. Il suo razionale è creare un nuovo canale di drenaggio permanente per far defluire l’umore acqueo dall’interno all’esterno dell’occhio, bypassando le vie naturali ostruite e abbassando efficacemente la pressione.
È indicato per pazienti con glaucoma non controllato da terapie mediche (colliri) o laser, che necessitano di un’alternativa chirurgica più sicura rispetto alle tecniche tradizionali.
La percentuale di successo è elevata, spesso permettendo di sospendere i colliri. Tuttavia, come ogni chirurgia, presenta rischi, seppur rari: infezioni, pressione troppo bassa (ipotono), o la necessità di un secondo intervento se il canale dovesse cicatrizzarsi.
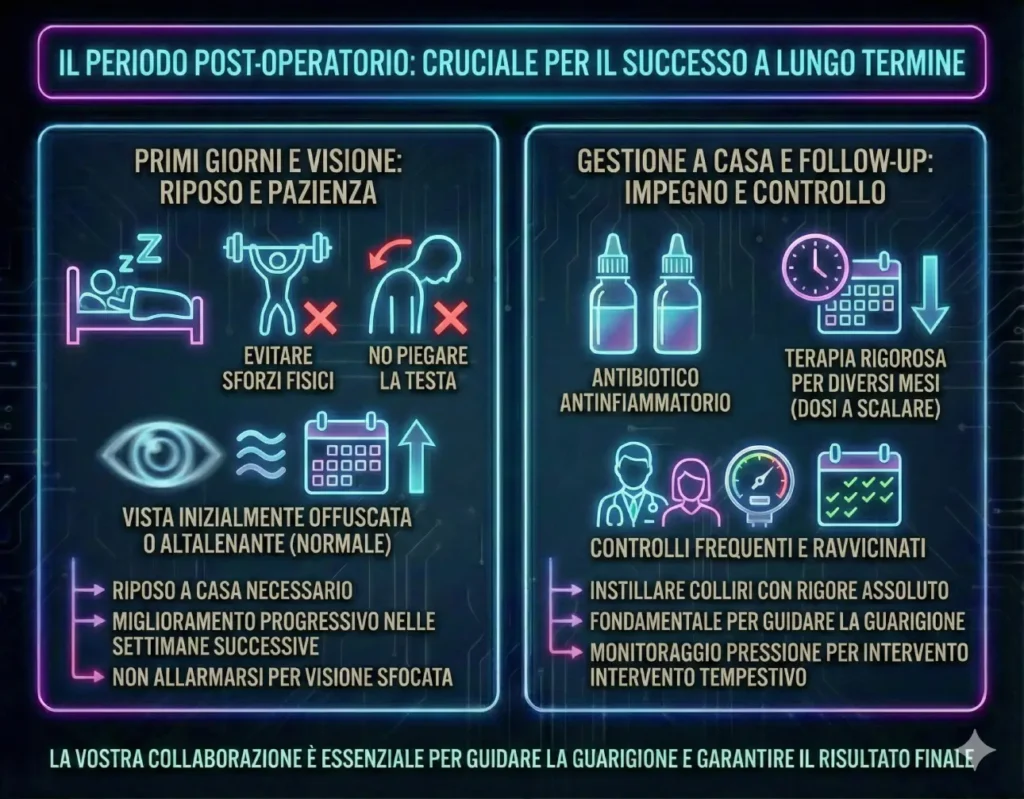
Cosa accade dopo l'intervento?
Il periodo dopo l’intervento è cruciale per il successo a lungo termine. Nei primi giorni è necessario riposo a casa, evitando sforzi fisici o di piegare la testa in basso.
È assolutamente normale che la vista sia inizialmente offuscata o altalenante; non deve allarmare, migliorerà progressivamente nelle settimane successive.
La gestione a casa richiede impegno: dovrete instillare colliri antibiotici e antinfiammatori con rigore assoluto. Questa terapia è fondamentale per guidare la guarigione e durerà diversi mesi, scalando gradualmente le dosi secondo prescrizione.
Infine, preparatevi a controlli frequenti e ravvicinati: sono indispensabili per monitorare la pressione e intervenire tempestivamente se necessario
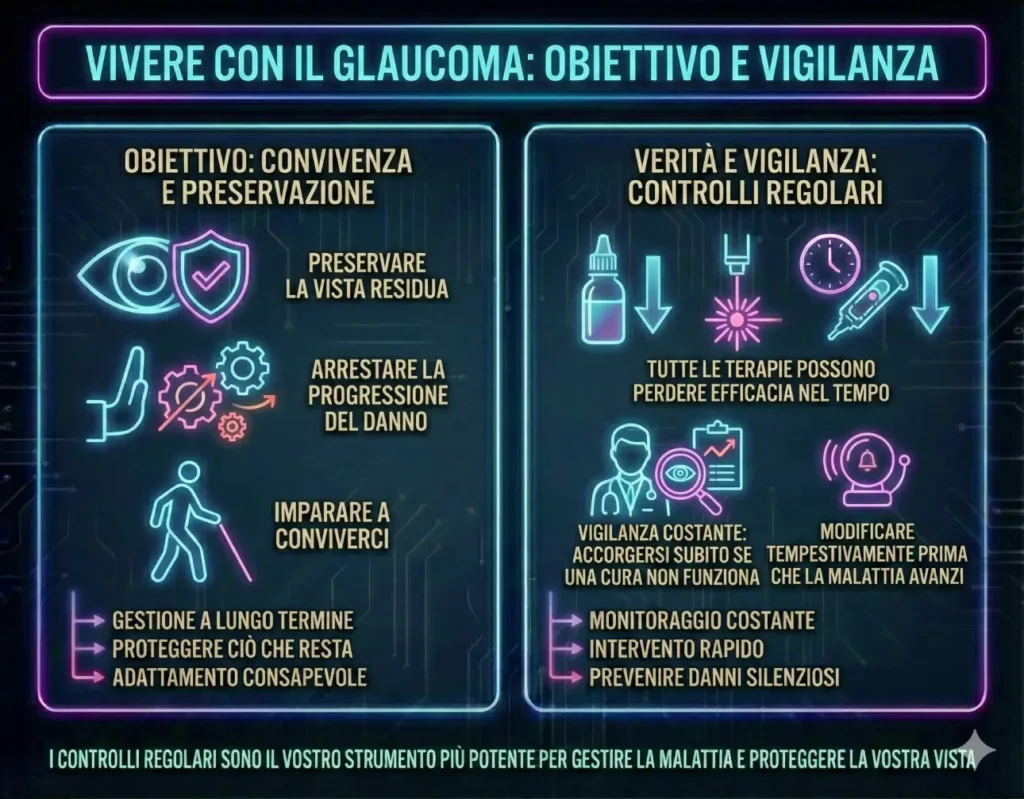
Il follow up
Il follow-up non è una semplice visita di controllo, ma un patto di cura a lungo termine. È fondamentale comprendere che oggi il glaucoma non si “guarisce” definitivamente; si gestisce.
L’obiettivo reale è imparare a conviverci, arrestando la progressione del danno per preservare la vista residua.
Una verità scientifica cruciale da accettare è che tutte le terapie – dai colliri, ai laser, fino agli impianti chirurgici – possono perdere efficacia nel tempo. I controlli regolari servono proprio a questo: vigilare costantemente per accorgersi subito se una cura non funziona più e modificarla tempestivamente, prima che la malattia avanzi silenziosamente.

Gli integratori servono?
Oltre alle terapie mediche, alcune sostanze naturali e abitudini possono supportare la salute del nervo ottico.
Integratori e Sostanze Naturali: Studi scientifici suggeriscono che alcune molecole possono avere un effetto neuroprotettivo o migliorare il microcircolo oculare. Tra le più rilevanti ci sono: Citicolina e Coenzima Q10; Vitamine del gruppo B (B6, B9, B12); Omega-3; Antiossidanti (come Vitamine C ed E).
Stile di Vita: Cosa Evitare.
Per non peggiorare la situazione, è consigliabile: Smettere di fumare: Il fumo danneggia i vasi sanguigni e il nervo ottico, Limitare caffeina e alcol: Un consumo eccessivo può influire negativamente sulla pressione oculare.Evitare sforzi fisici eccessivi: Alcune attività intense possono aumentare momentaneamente la pressione oculare. Mantenere una dieta equilibrata.
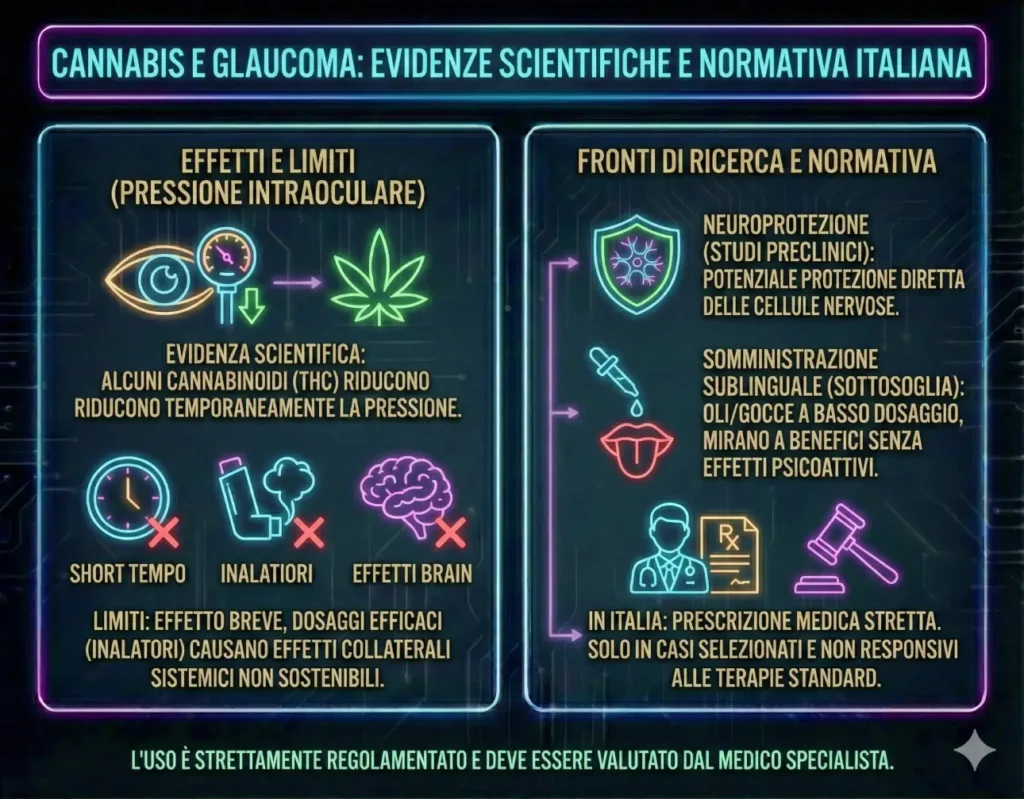
La cannabis nel glaucoma
È scientificamente provato che alcuni cannabinoidi (THC) riducono temporaneamente la pressione intraoculare. Tuttavia, l’effetto è breve e dosaggi efficaci per via inalatoria comportano effetti collaterali sistemici non sostenibili.
La ricerca si concentra oggi su due fronti:
Neuroprotezione: Studi preclinici suggeriscono che i cannabinoidi potrebbero proteggere direttamente le cellule nervose, indipendentemente dalla pressione.
Somministrazione Sublinguale: L’uso di oli o gocce sublinguali a dosaggio “sottosoglia” (molto basso) mira a ottenere benefici senza effetti psicoattivi.
In Italia, l’uso è possibile solo sotto stretta prescrizione medica in casi selezionati e non responsivi alle terapie standard.
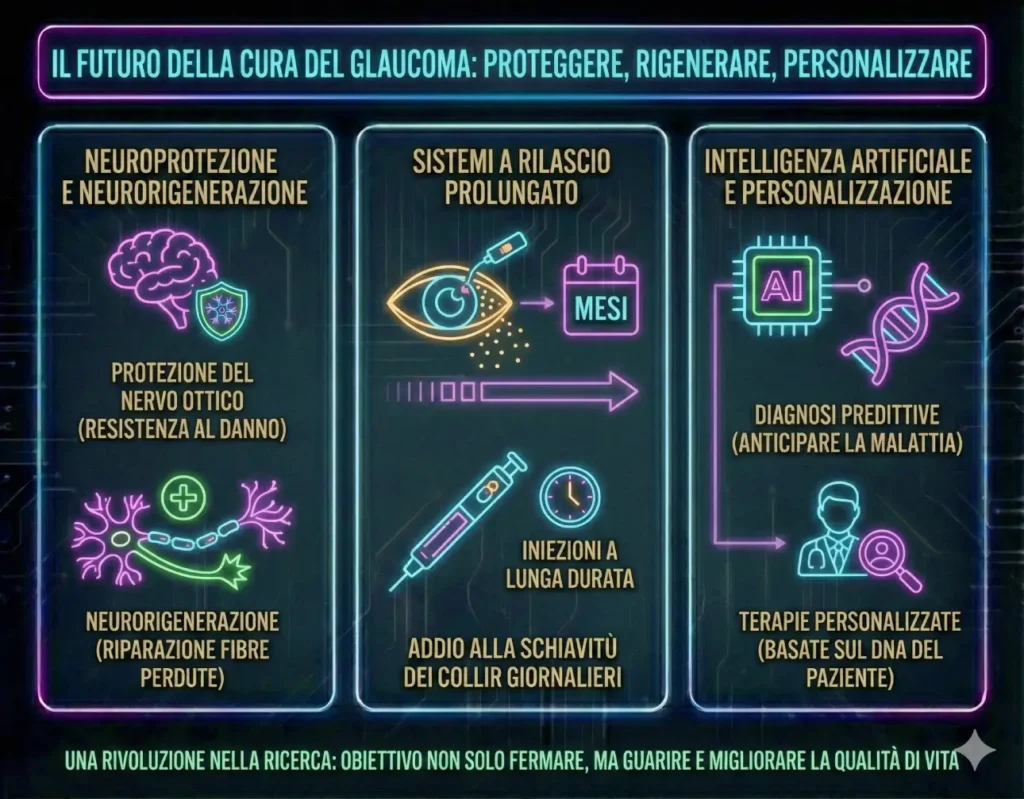
Il futuro del glaucoma
Guardando ai prossimi anni, la ricerca sul glaucoma punta a una vera rivoluzione. L’obiettivo non sarà più solo “fermare” la pressione, ma proteggere e rigenerare.
Ci aspettiamo terapie neuroprotettive efficaci, capaci di rendere il nervo ottico più resistente al danno, e i primi passi concreti verso la neurorigenerazione delle fibre perdute.
Sul fronte pratico, diremo probabilmente addio alla schiavitù dei colliri giornalieri grazie a sistemi a rilascio prolungato (micro-impianti o iniezioni) che durano mesi. Infine, l’Intelligenza Artificiale ci permetterà diagnosi predittive e terapie personalizzate sul DNA di ogni paziente.